Eutanázia označuje úmyselné ukončenie života človeka z dôvodu vážneho utrpenia, choroby alebo neznesiteľnej bolesti. V pôvodnom texte je napríklad použité spojenie „ukončí z“ s odkazom na ukončí z, ďalej sú uvedené termíny choroby a bolesti, ktoré často tvoria zdravotný dôvod žiadosti o eutanáziu. Eutanázia sa právne, eticky a medicínsky odlišuje od asistovanej samovraždy, pri ktorej niekto iný (zvyčajne lekár) poskytne prostriedky na ukončenie života, ale pacient si ich podá sám (odkaz v pôvodnom texte: sa zabil). Eutanázia sa tiež líši od trestného činu vraždy, kde zabitie nemá za cieľ zmierniť utrpenie, ale slúži iným účelom páchateľa.
Typy eutanázie a dôležité rozlíšenia
- Dobrovoľná eutanázia: pacient kompetentne a dobrovoľne požiada o ukončenie života.
- Nedobrovoľná eutanázia: používa sa na označenie prípadov, keď osoba nie je schopná vyjadriť svoj súhlas (napr. v kóme) — v pôvodnom texte sa termín uvádza ako nedobrovoľná eutanázia.
- Násilná (involuntárna) eutanázia: pacient je usmrtený proti svojej vôli; takéto konanie sa z právneho hľadiska považuje za vraždu.
- Aktívna eutanázia: priama intervencia (podanie smrteľnej látky lekárom).
- Pasívna eutanázia: úmyselné prerušenie alebo nepodanie život udržiavajúcich prostriedkov (napr. odpojenie od ventilátora, zastavenie dialýzy).
Rozdiel medzi eutanáziou a asistovanou samovraždou
Hlavný rozdiel spočíva v tom, kto vykonáva konečný akt: pri samovražde s asistenciou lekára (PAD) si pacient vezme smrteľnú dávku sám a lekár mu ju len sprístupní. Svetová federácia spoločností za právo na smrť to opisuje ako „sprístupnenie smrtiacich prostriedkov pacientovi, aby ich použil v čase, ktorý si sám zvolí“. V prípade eutanázie má lekár aktívnu úlohu pri podaní látky, ktorá ukončí pacientov život.
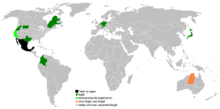
Právne postavenie a medzinárodné príklady
Eutanázia je vo väčšine krajín nezákonná, avšak niekoľko štátov a jurisdikcií zákonne povoľuje buď eutanáziu, alebo asistovanú samovraždu s prísnymi podmienkami. V pôvodnom texte sú spomenuté príklady ako Holandsko a Belgicko, kde sú zákony o eutanázii vypracované a aplikované s množstvom procedurálnych záruk. V týchto krajinách sú pravidlá rozsiahle: typicky musí ísť o nevyliečiteľne chorého pacienta s neznesiteľným utrpením, musí existovať informovaný súhlas, posudky viacerých lekárov a často aj revízne komisie.
Ďalšie príklady:
- Švajčiarsko: známe skôr tým, že umožňuje asistovanú samovraždu organizovanú aj nezávislými skupinami; prísne rozlíšenie medzi asistenciou a eutanáziou.
- Luxembursko a Belgicko: zákony povoľujú eutanáziu za prísnych podmienok (napr. informovaný súhlas, opakovanie žiadosti, posudky).
- Nový Zéland: parlament schválil zákon o voľbe konca života (hlasovanie spomenuté v pôvodnom texte 69–51) a následne prebehlo záväzné referendum; zákon vstúpil do platnosti po splnení úradných požiadaviek.
- Kanada: legalizovala „Medical Assistance in Dying“ (MAiD) s postupnými rozšíreniami právnych kritérií a záruk.
- Spojené štáty: zatiaľ čo aktívna eutanázia je vo väčšine krajín USA zakázaná, niektoré štáty povoľujú lekárom asistovať pacientom pri samovražde (príklady zahŕňajú štáty ako Oregon, Washington, Vermont, California, Colorado, Hawaii, New Jersey, Maine, New Mexico a Washington, D.C.; v Montane umožnila prax súdna rozhodnutie). Tieto právne režimy sa líšia v detailoch (kritériá spôsobilosti, čakačky, povinné posudky).
Bežné právne a etické záruky
- potvrdenie, že pacient je kompetentný a informovaný;
- opakovanie žiadosti a písomný súhlas;
- posudok nezávislého lekára (často aj psychiatra pri podozrení na depresiu alebo pri mentálnych poruchách);
- stanovenie, že ochorenie je nevyliečiteľné alebo že utrpenie je neznesiteľné;
- pokus o dostupnú paliatívnu starostlivosť a informovanie o alternatívach;
- transparentné hlásenie a revízia prípadov pre účely kontroly a štatistiky.
Etické otázky a obavy
Debata o eutanázii zahŕňa viacero etických tém: záruky proti zneužitiu, ochrana zraniteľných skupín, riziko „klzkého svahu“ (argument, že legalizácia by mohla viesť k rozšíreniu praxe aj na osoby, ktoré by inak neboli usmrtené), morálne presvedčenia lekárov a spoločnosti, ako aj dôstojnosť a autonómia pacienta. V pôvodnom texte sa spomína článok Rt Hon Simeon Brown s názvom "Is it Time to Kill the Kiwi (Je čas zabiť Kiwiho)", ktorý tvrdí, že medzinárodné precedensy ukazujú riziká nedobrovoľných úmrtí — takáto argumentácia patrí k hlavným protiargumentom proti legalizácii.
Alternatívy a úloha paliatívnej starostlivosti
Mnohé štáty a odborníci zdôrazňujú, že pred rozhodnutím o eutanázii by mala byť plne dostupná a vyčerpaná paliatívna starostlivosť, vrátane kontroly bolesti, psychosociálnej podpory a duchovnej starostlivosti. Paliatívna starostlivosť môže u viacerých pacientov zmierniť utrpenie natoľko, že sa odpadne pohnútka žiadať o ukončenie života.
Záver
Eutanázia je komplexná téma, ktorá kombinuje medicínske, právne, etické a spoločenské aspekty. Tam, kde je povolená, je sprevádzaná prísnymi pravidlami, aby sa minimalizovalo riziko zneužitia a ochránila autonómia pacienta. Diskusia pokračuje vo väčšine krajín — od legislatívnych zmien až po verejné referendá — a výsledok často odráža hodnoty danej spoločnosti, postavenie medicíny a dostupnosť paliatívnej starostlivosti.