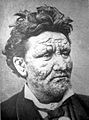
Malomocenstvo je nákazlivá choroba. Je známa už veľmi dlho. Dnes sa väčšinou nazýva Hansenova choroba, pomenovaná podľa osoby, ktorá baktériu objavila, Gerharda Armauera Hansena. Spôsobuje ju baktéria Mycobacterium leprae. Človek s leprou sa nazýva malomocný.
Odhadovaný počet nových infekcií v roku 2004 bol približne 400 000. V súčasnosti (vďaka aktívnym programom WHO a dostupnej liečbe) počet nových oficiálne hlásených prípadov klesol, ale ochorenie sa stále vyskytuje najmä v niektorých častiach Ázie, Afriky a Latinskej Ameriky.
Ochorenie je ťažké, pretože si vyžaduje blízky kontakt s osobou, ktorá ho má, počas dlhého časového obdobia. Okrem toho sa zdá, že približne 95 % ľudí je voči nej prirodzene imúnnych.
Väčšina prípadov malomocenstva sa vyskytuje v Indii a iných rozvojových krajinách. V minulosti sa vyskytla aj v USA. V rozvinutých krajinách sa prakticky nevyskytujú žiadne prípady malomocenstva. Je to preto, že existujú vynikajúce lieky a ľudia pravidelne užívajú antibiotiká, ktoré zabijú baktérie lepry.
V minulosti sa malomocenstvo považovalo za boží trest za spáchané hriechy.
Príčiny a prenos
Príčinou je baktéria Mycobacterium leprae, ktorá napáda najmä kožu a periférne nervy. Prenos sa najčastejšie uskutočňuje pri dlhodobom a blízkom kontakte s neliečenou osobou — pravdepodobne kvapôčkami z dýchacích ciest. Inkubačný čas je dlhý: u niektorých ľudí sa prvé príznaky objavia až po niekoľkých rokoch alebo dokonca desaťročiach.
Existujú aj ďalšie zdroje nákazy: u niektorých druhov zvierat (napríklad pásovcov/armadill v niektorých oblastiach USA) sa našiel rezervoár baktérie, čo môže vysvetľovať sporadicky pretrvávajúce prípady mimo endemických oblastí.
Príznaky
- Pokožka: nepravidelné škvrny alebo fľaky, ktoré môžu byť svetlejšie alebo sčervenané v porovnaní s okolitou pokožkou. Na týchto miestach môže vypadávať ochlpenie a pokožka môže byť suchá.
- Nervy: zhrubnutie nervov a znížená citlivosť (tuposť) v postihnutých oblastiach — pacient nepociťuje bolesť, teplo ani dotyk. To vedie k poraneniam rukou a nôh bez vedomia pacienta.
- Svalová slabosť a deformity: poškodenie nervov môže spôsobiť slabosť svalov, ochrnutie a postupné deformity (napr. krivé prsty, „lapkovitá“ ruka).
- Očné komplikácie: pokles citlivosti viečok a poranenia oka môžu viesť k poškodení zraku alebo slepote.
- Vredy a sekundárne infekcie: poškodená pokožka a necitlivosť zvyšujú riziko rán a bakteriálnych infekcií, ktoré môžu byť život ohrozujúce.
- Reakcie: počas priebehu ochorenia sa môžu objaviť imunologické reakcie typu 1 (zrýchlené zápalové reakcie v nervoch a koži) alebo typu 2 (erythema nodosum leprosum, ENL) — môžu viesť k horúčkam, bolestivým uzlíkom a ďalšiemu poškodeniu tkanív.
Diagnostika
Diagnóza je väčšinou klinická — lekár vyhodnotí typické kožné lézie a stratu citlivosti. Potvrdenie možno získať pomocou:
- kožného škrabania alebo výtiera (mikroskopia, hľadanie baktérií),
- biopsie kože alebo nervového tkaniva (histológia),
- laboratórnych metód (PCR) na detekciu DNA baktérie v niektorých centrách.
Liečba
Hansenova choroba je liečiteľná. Od zavedenia kombinovanej protilepróznej liečby (MDT) odporúčanej Svetovou zdravotníckou organizáciou (WHO) sa miera vyliečenia rapídne zlepšila. MDT kombinuje niekoľko liekov, aby sa zabránilo rezistencii:
- Pre paucibacilárne (PB) formy (málo baktérií): kombinácia rifampicínu a dapsónu počas približne 6 mesiacov.
- Pre multibacilárne (MB) formy (viac baktérií): kombinácia rifampicínu, dapsónu a klofazimínu počas približne 12 mesiacov (presné dávky a dĺžka podľa odporúčaní WHO a miestnych protokolov).
Pre akútne imunitné reakcie sa používajú kortikosteroidy (napr. prednizón) na zníženie zápalu a ochranu nervov. Pri ťažkých formách erythema nodosum leprosum sa môže zvážiť thalidomid (prísne regulovaný vzhľadom na teratogenitu) alebo iné imunosupresívne lieky.
Dôležitá je tiež podporná starostlivosť: liečenie rán, antibiotická liečba sekundárnych infekcií, fyzioterapia, ochranné pomôcky, rehabilitácia a prípadná chirurgická korekcia deformít.
Prevencia a kontrola
- Včasné zistenie a liečba pacientov znižuje prenos choroby v komunite.
- Postexpozíciová profylaxia: WHO odporúča jednorazové podanie rifampicínu (SDR) kontaktným osobám v niektorých situáciách na zníženie rizika rozvoja ochorenia.
- BCG vakcína (používaná proti tuberkulóze) poskytuje do určitej miery ochranu aj proti lepre, hoci nie je špecifická prevencia.
- Vzdelávanie a znižovanie stigmy: informovanie verejnosti o liečiteľnosti ochorenia a o tom, že včas liečený pacient nie je dlhodobo infekčný, pomáha znižovať sociálne vylúčenie.
Prognóza
Pri včasnej a adekvátnej liečbe je prognóza dobrá: baktéria sa dá vyhubiť a ďalšie šírenie zastaviť. Už vzniknuté nervové poškodenie a deformity však nemusia byť úplne spätne obnoviteľné, preto je dôležité rýchle zahájenie liečby. Samotná leprou choroba zriedka priamo vedie k úmrtiu, hlavnou príčinou smrti sú komplikácie a sekundárne infekcie.
Epidemiológia a historické pozadie
Historicky bola leprou sprevádzaná silná stigma — izolácia chorých (napr. kolónia malomocných na havajskom ostrove Molokai sa dlhé roky nachádzala kolónia malomocných s názvom Kalaupapa. Posielali tam desaťtisíce ľudí zo Spojených štátov, ktorí trpeli touto chorobou.). Moderná medicína však ukázala, že ide o liečiteľné ochorenie a prístup založený na ľudských právach, včasnej diagnostike a liečbe vedie k výraznému obmedzeniu epidémie.
Sociálne dôsledky
Okrem fyzických následkov má leprá silné sociálne dopady: diskriminácia, stratu zamestnania, vylúčenie z komunity a psychické ťažkosti. Programy starostlivosti o pacientov dnes kladú veľký dôraz na reintegráciu, rehabilitáciu a psychologickú podporu.
Zhrnutie
Hansenova choroba je liečiteľná a včasná liečba predchádza trvalému poškodeniu. Najdôležitejšie sú skoré rozpoznanie, adekvátna kombinovaná liečba (MDT), liečba komplikácií a opatrenia na zníženie prenosu a stigmy. Ak máte podozrenie na príznaky alebo ste boli v dlhodobom kontakte s osobou s leprou, vyhľadajte lekársku pomoc.