Existuje ešte jedno ochorenie, ktoré nesúvisí s cukrovkou, a nazýva sa diabetes insipidus.
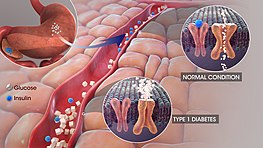
Cukrovka je ochorenie, ktoré vzniká v dôsledku nedostatku hormónu inzulínu v krvi alebo keď má telo problém s využívaním inzulínu, ktorý produkuje (inzulínová rezistencia). Existuje aj ďalšie ochorenie s podobným názvom, diabetes insipidus, avšak nesúvisia spolu. Keď sa povie "cukrovka", zvyčajne sa myslí diabetes mellitus. Ľudia s diabetes mellitus sa nazývajú "diabetici".
Glukóza nie je bežný cukor, ktorý je dostupný v obchodoch a supermarketoch. Glukóza je prirodzený sacharid, ktorý naše telo využíva ako zdroj energie. Druh cukru, ktorý sa predáva v supermarketoch, sa nazýva sacharóza a od glukózy sa výrazne líši. Vysoké koncentrácie glukózy sa nachádzajú v nealkoholických nápojoch a ovocí.
Hladinu glukózy v krvi riadi niekoľko hormónov. Hormóny sú chemické látky v tele, ktoré posielajú správy z buniek do iných buniek. Inzulín je hormón produkovaný pankreasom. Keď jete, pankreas vytvára inzulín, aby poslal správu ostatným bunkám v tele. Tento inzulín hovorí bunkám, aby prijímali glukózu z krvi. Glukózu bunky využívajú na získavanie energie. Extra glukóza, ktorá nie je potrebná hneď, sa ukladá v niektorých bunkách ako glykogén. Keď nejete, bunky rozkladajú uložený glykogén na glukózu, ktorú využívajú ako energiu.
Typy cukrovky
- Diabetes 1. typu – autoimunitné ochorenie, pri ktorom imunitný systém zničí beta-bunky pankreasu produkujúce inzulín. Pacienti potrebujú celoživotnú inzulínovú liečbu.
- Diabetes 2. typu – najbežnejší typ, charakterizovaný inzulínovou rezistenciou a často relatívnym nedostatkom inzulínu. Súvisí s obezitou, sedavým spôsobom života a genetickými faktormi.
- Tehotenská cukrovka (gestačný diabetes) – vzniká počas tehotenstva a zvyčajne po pôrode ustúpi, no zvyšuje riziko vzniku diabetu 2. typu neskôr.
- Ostatné typy – zahŕňajú monogénne formy (napr. MODY), sekundárne formy v dôsledku liekov alebo iných ochorení pankreasu.
Príčiny a rizikové faktory
- Genetika a rodinná anamnéza cukrovky.
- Nadváha alebo obezita, najmä abdominálne ukladanie tuku.
- Nedostatok pohybu a nezdravá strava bohatá na spracované cukry a tuky.
- Vek (riziko cukrovky 2. typu rastie s vekom).
- Hormonálne poruchy, niektoré lieky (napr. kortikosteroidy) a tehotenstvo môžu spustiť alebo zhoršiť hyperglykémiu.
- Autoimunitné ochorenia sú hlavným rizikovým faktorom pre diabetes 1. typu.
Príznaky cukrovky
- Časté močenie (polyúria)
- Silná smäd (polydipsia)
- Zvýšený apetít (polyfágia) alebo naopak úbytok hmotnosti (najmä pri 1. type)
- Únava, slabosť
- Rozmazané videnie
- Časté alebo pretrvávajúce infekcie (močové cesty, koža)
- Pomaly sa hoja rany a poranenia
- Pri 1. type: rýchly nástup príznakov a riziko diabetickej ketoacidózy (bolesti brucha, vracanie, zápach acetónu z dychu)
Diagnóza
Na diagnostiku sa používajú laboratórne testy krvi:
- Hladina glukózy nalačno (fasting plasma glucose)
- Glykovaný hemoglobín (HbA1c) – ukazuje priemernú hladinu cukru v krvi za posledné 2–3 mesiace
- Orálny glukózový tolerančný test (OGTT) – meranie po vypití glukózového roztoku
- Náhodné meranie glukózy – ak je veľmi vysoké spolu s typickými príznakmi, môže stačiť na diagnózu
- U podozrenia na diabetes 1. typu sa môžu vyšetriť autoprotilátky proti beta-bunkám pankreasu.
Liečba a manažment
Cieľom liečby je dosiahnuť a udržať normálne hladiny glukózy, predchádzať komplikáciám a zlepšiť kvalitu života.
- Životný štýl – zdravá strava s vyváženým obsahom sacharidov, pravidelný pohyb, úbytok hmotnosti pri nadváhe a zanechanie fajčenia.
- Samokontrola glukózy – pravidelné meranie hladiny cukru v krvi pomocou glukometra alebo kontinuálnych monitorovacích systémov.
- Perorálne lieky – napr. metformín (prvá voľba pri cukrovke 2. typu), sulfonylurey, DPP‑4 inhibitory, SGLT2 inhibitory a iné podľa potreby.
- Inzulín – nevyhnutný pri diabetese 1. typu a pri niektorých prípadoch 2. typu. Existujú rôzne typy inzulínu (rýchlo- a dlhodobo pôsobiace) a režimy podávania.
- Iné moderné možnosti – GLP‑1 receptoroví agonisti (pre zlepšenie kontroly a zníženie hmotnosti), inzulínové pumpy, a pokročilé monitorovacie technológie.
- Liečba akútnych komplikácií – hypoglykémia sa lieči rýchlym príjmom cukrov (glukóza/tablety alebo glukagón pri závažnom stave). Diabetická ketoacidóza a hyperosmolárny hyperglykemický stav sú urgentné stavy vyžadujúce hospitalizáciu.
Komplikácie
Nekontrolovaná cukrovka môže viesť k dlhodobým poškodením:
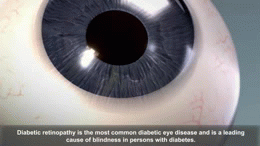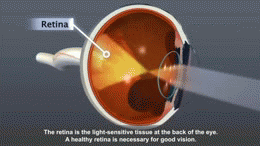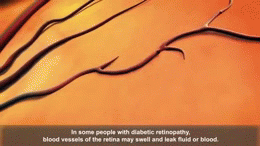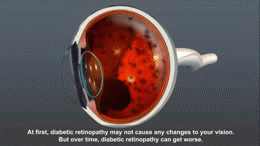
- Mikroangiopatia: diabetická retinopatia (poškodenie sietnice), diabetická nefropatia (poškodenie obličiek), diabetická neuropatia (poškodenie nervov).
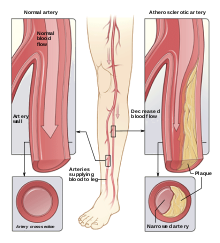
- Makroangiopatia: zvýšené riziko srdcovo-cievnych ochorení — infarkt, mozgová príhoda, periférne ochorenie ciev.
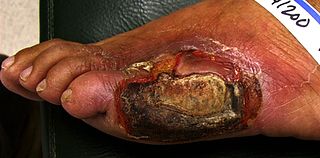
- Riziko infekcií, chronické rany a vredy na nohách, ktoré môžu viesť až k amputáciám pri zanedbaní starostlivosti.
Prevencia a odporúčania
- Udržiavajte zdravú hmotnosť a pravidelne sa hýbte (aspoň 150 min/ týždeň miernej aktivity).
- Strava bohatá na zeleninu, celozrnné potraviny, kvalitné bielkoviny a obmedzenie priemyselných cukrov a nasýtených tukov.
- Pravidelné lekárske prehliadky a skríning rizikových osôb (napr. rodinná anamnéza, obezita).
- Vzdelávanie o ochorení, správne techniky merania glukózy a starostlivosť o nohy a zuby.
Ak máte príznaky alebo rizikové faktory cukrovky, konzultujte ich so svojím lekárom. Včasná diagnostika a správna liečba výrazne znižujú riziko komplikácií a zlepšujú kvalitu života.